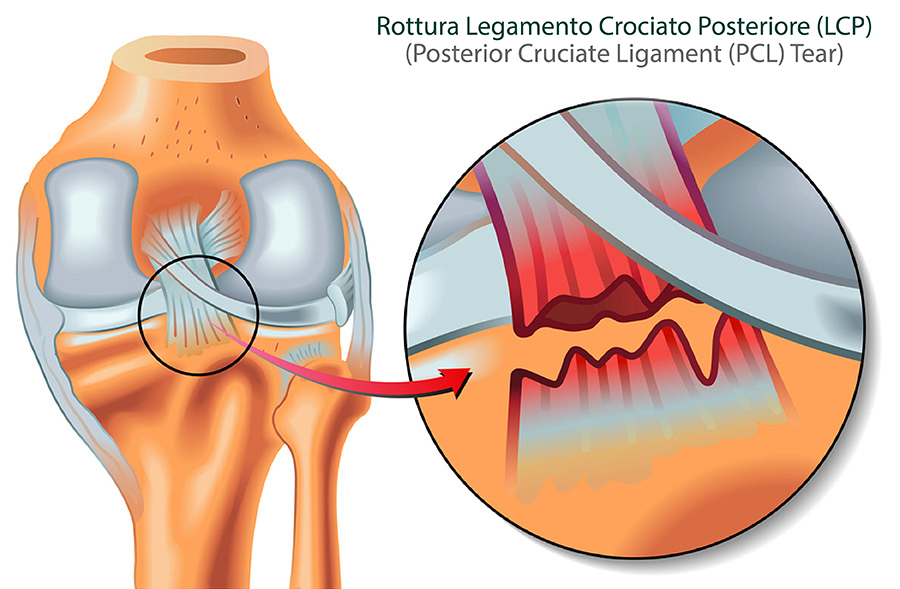
Legamento Crociato Posteriore
Il legamento crociato posteriore rappresenta un' importante struttura del ginocchio la cui azione fondamentale è il controllo della stabilità articolare, agendo in sinergia con il crociato anteriore. I due legamenti, infatti, costituiscono il cosiddetto “pivot centrale del ginocchio” responsabile del controllo di tutti i movimenti di rotazione e sagittali dello stesso. Il legamento crociato posteriore è la struttura più robusta del ginocchio, con un diametro quasi doppio rispetto al suo omologo anteriore. Il legamento agisce principalmente controllando la traslazione posteriore della tibia, ossia impedendo che questo osso si sposti eccessivamente verso la regione posteriore dell’articolazione e limitando secondariamente la rotazione esterna articolare. Il legamento si lesiona generalmente in seguito a traumi violenti (cosiddetti ad alta energia), frequenti durante incidenti stradali o in seguito a traumi meno violenti (a bassa energia), possibili anche durante la pratica sportiva. La lesione risultante si può classificare come isolata quando il solo legamento posteriore risulta essere leso o combinata quando si rompano anche altre strutture capsulari e/o legamentose periferiche. Il termine lesione è sinonimo di rottura!
Sintomi
Sebbene non invalidanti come le lesioni del legamento crociato anteriore, la rottura isolata del legamento posteriore non causa fenomeni di instabilità articolare, cioè la sensazione che il ginocchio scatti o scivoli, che sono sintomi tipici del legamento crociato anteriore, ma solo un dolore di diversa intensità e un’alterazione della normale motilità articolare, che si tradurrà nel tempo in un aumentato rischio di alterazioni degenerative (artrosi) a carico della cartilagine articolare e dei menischi. Due sono le sensazioni tipiche di chi ha riportato una rottura del LCP: la difficoltà o il fastidio a stare in piedi per molto tempo, o la sensazione che il ginocchio “vada indietro”. Le lesioni combinate, cioè associate a lesioni di altri legamenti, che sono di norma le strutture della capsula posteriore, sia mediale sia laterale, causano una marcata instabilità articolare che può essere presente anche nella semplice deambulazione.
Diagnosi
Il Legamento Crociato Posteriore si lesiona generalmente in seguito a traumi violenti (ad alta energia), frequenti durante incidenti stradali, oppure in seguito a traumi meno violenti (a bassa energia) possibili anche durante la pratica sportiva. Il trauma deve agire con una forza diretta dall’avanti all’indietro. La lesione che ne risulta può essere:
- isolata quando il solo LCP risulta essere leso
- combinata quando si rompono anche altre strutture del ginocchio.
Una rottura totale del LCP non ha alcuna possibilità di guarigione quindi il ginocchio, perdendo la sua stabilità, potrà essere più predisposto a subire traumi distorsivi che risulteranno tanto più probabili e frequenti quanto più si pratica un’attività sportiva.
In quest'ultimo caso, si potrebbe rendere necessaria la riparazione o plastica della struttura a seconda del grado di lesione riportata.
Un rumore tipo “crack”, la presenza di dolore, l’instabilità e il gonfiore immediato sono i segni tipici di una lesione acuta del LCP. Il dolore e il gonfiore possono essere variabili: modesti in alcuni casi, molto marcati in altri, in funzione anche di quante altre strutture si siano rotte al momento del trauma. Nei casi più gravi, qualora la capsula articolare fosse rotta, il versamento può essere assente perché il sangue riesce a fuoriuscire dall’articolazione. I segni di un processo infiammatorio possono essere tanto intensi da richiedere una immobilizzazione provvisoria o la somministrazione di adeguata terapia medica.
Nelle lesioni croniche, la rottura del LCP produce un aumento della motilità articolare, che il paziente descrive come una sensazione di instabilità e un dolore più o meno intenso riferito nella parte anteriore del ginocchio. Sebbene non invalidanti come le lesioni del LCA, le rotture del LCP contribuiscono ad un’alterazione della cinematica articolare, che si traduce nel tempo in aumentato rischio di alterazioni degenerative a carico della cartilagine articolare e dei menischi.
La diagnosi di rottura del legamento crociato posteriore richiede una discreta esperienza clinica, specie nelle lesioni acute. Il classico segno del cassetto posteriore, cioè uno spostamento all’indietro del ginocchio anche per semplice effetto della gravità, è solo uno dei tanti segni di lesione. La diagnosi di rottura del legamento crociato posteriore si può ottenere attraverso il classico approccio clinico, ma in questa patologia le indagini strumentali sono estremamente importanti per un corretto approccio diagnostico e terapeutico. Specie immediatamente o nei giorni successivi il trauma la diagnosi clinica è difficile ma non è raro che una diagnosi effettuata solo clinicamente possa risultare difficile od erronea anche nelle rotture croniche.
Infatti, oltre alla visita clinica ulteriori approfondimenti diagnostici sono frequentemente richiesti:
RMN o risonanza magnetica nucleare che evidenzia la morfologia (aspetto e forma) del legamento fornendo al clinico importanti informazioni soprattutto nelle lesioni acute, quando il ginocchio è spesso difficilmente valutabile. La RMN risulta di scarso ausilio nelle lesioni croniche, in quanto seppure modificato nella sua forma, il LCP risulta sempre evidenziabile per la presenza di un tessuto di cicatrice a differenza del legamento crociato anteriore che, a causa di una diversa vascolarizzazione, può risultare addirittura assente alla RMN. Per tale motivo, nelle lesioni croniche, maggior importanza assume ai fini di una corretta diagnosi la visita dell’ortopedico.
Radiografie sotto stress consentono di misurare la lassità indotta dalla lesione del legamento crociato posteriore. Tale misura ha notevole importanza per il chirurgo in quanto la quantificazione dello spostamento posteriore della tibia consente di differenziare lesioni parziali del legamento da quelle complete od associate ad altre rotture di legamenti. Le radiografie sotto stress possono essere eseguite in diverso modo o applicando una forza esterna sulla tibia che viene spinta all’indietro (radiografie con Telos) o eseguendo un’intensa e prolungata flessione del ginocchio (stress attivo).
Trattamento
Quando è necessario operarsi?
L’intervento non è sempre necessario e un buon recupero funzionale può essere sufficiente a ripristinare la normale funzionalità del ginocchio. L’intervento non è necessario nelle seguenti evenienze:
- Rottura parziale
- Rottura isolata con spostamento posteriore inferiore a 7-8mm alle radiografie sotto stress.
In tali casi è possibile compensare la rottura del LCP con un trattamento non-chirurgico caratterizzato da un’intensa rieducazione muscolare del quadricipite e modificando le proprie richieste funzionali o l’attività sportiva, In tutte le altre evenienze, con spostamento posteriore superiore a 8mm o nelle rotture isolate ma con sintomi, (ripetuti episodi di instabilità durante l’attività sportiva o anche nella vita giornaliera, dolore costante anche se non intenso durante l’attività sportiva o lavorativa) è opportuno sottoporsi ad intervento chirurgico.
Come viene eseguito l'intervento?
L’intervento di ricostruzione del legamento crociato posteriore è eseguito con tecnica artroscopica che, sebbene di più difficile esecuzione, offre numerosi vantaggi tra i quali la migliore visualizzazione della cavità articolare, il miglior posizionamento del trapianto, una riduzione del dolore post-operatorio e un miglior recupero postoperatorio. La ricostruzione del legamento crociato posteriore è in realtà un termine improprio, poiché il legamento, una volta rotto, non può essere riparato e la sua funzione è ripristinata solo ricorrendo a un trapianto tendineo. I tendini sono prelevati con un’incisione cutanea, (unico tempo chirurgico a cielo aperto) e possono essere utilizzati il tendine del quadricipite, il tendine della rotula oppure i tendini dei muscoli flessori del ginocchio. Sotto completo controllo artroscopico, il tendine è passato in articolazione ed introdotto in due tunnel, (uno al femore ed uno nella tibia), andando così a ricostituire il legamento rotto. Il trapianto è poi bloccato al femore e alla tibia con due viti, metalliche o in materiale a lento riassorbimento. Un’altra possibilità è quella di utilizzare i tendini da donatore (cadavere) che normalmente vengono utilizzati in presenza di lesioni complesse, cioè di più strutture anatomiche, quali quelle conseguenti ad una lussazione del ginocchio, ove tutte le strutture legamentose del ginocchio vengono lesionate.
Il trapianto in sei mesi potrà assumere caratteristiche meccaniche simili, ma non identiche, a quelle del crociato posteriore. A tal scopo, è necessaria anche una corretta riabilitazione impostata in maniera tale da evitare eccessive sollecitazioni al trapianto che possano condurre alla sua rottura o allungamento. L’impossibilità ad eseguire un corretto trattamento riabilitativo è controindicazione assoluta all’intervento. Le prospettive di un intervento di ricostruzione sono di restituire un grado di movimento pressoché completo, di recuperare la stabilità del ginocchio, sia statica sia dinamica, compromessa con l’infortunio ed un precoce ritorno all’attività professionale e sportiva.
Come viene eseguita l'anestesia?
Per l'esecuzione dell’intervento è necessaria un’anestesia. Tale scopo può essere raggiunto con tre diverse metodiche: l'anestesia generale (tutto il corpo viene anestetizzato). l'anestesia perdurale (con una puntura alla colonna lombare viene anestetizzato tutto l’arto inferiore) e infine l’anestesia regionale (viene anestetizzata solo la regione del corpo che interessa). Preferibilmente noi utilizziamo l’anestesia regionale che viene eseguita anestetizzando i nervi della gamba, (nervo femorale e nervo sciatico) con una puntura all’inguine ed in zona glutea. Tale anestesia consente anche una valida analgesia postoperatoria per le prime 24-48 ore. La scelta del tipo di anestesia è di stretta competenza dell'anestesista.
Recupero
Quali sono i problemi dopo un intervento?
Dolore anteriore di ginocchio: con tale termine si indica la presenza di sintomatologia dolorosa, talora presente anche per uno o due anni, localizzata in corrispondenza della rotula, della porzione superiore della tibia o del tendine rotuleo, che si manifesta tipicamente sotto sforzo. Tale dolore può essere causato dal prelievo del tendine ma è soprattutto causato da una non corretta rieducazione post-operatoria o da una persistente ipotrofia del quadricipite.
Deficit del quadricipite: l’esperienza ha evidenziato che un deficit della forza muscolare è costante in tutte le ricostruzioni legamentose del ginocchio. Un deficit del 20-30% valutabile ai test isocinetici, consente di svolgere un’intensa attività sportiva, anche a livello professionistico. Un deficit superiore deve essere compensato da intensa ginnastica post-operatoria.
Dolore intrarticolare: le lesioni meniscali o cartilaginee sono spesso riscontrate associate alle rotture legamentose, specie se trattate a distanza di tempo dall’evento traumatico. Un dolore localizzato in corrispondenza dell’interlinea articolare, specialmente durante un’attività che comporti ripetuti impatti, è segno di sofferenza di tali strutture. In tali casi, un trattamento medico o riabilitativo prolungato può risolvere la sintomatologia dolorosa.
Complicazioni: l’infezione articolare, la flebite profonda, la lassità residua o re-rottura del trapianto, la rigidità articolare, sono complicazioni ampiamente descritte in letteratura con incidenza variabile.
L’infezione articolare ha un’incidenza dell’ordine del 1-2%, ed è trattabile con terapia antibiotica per due-tre mesi. Talora è necessaria un’artroscopia all’insorgere dell’infezione per rimuovere il materiale infetto dall’articolazione. Un rialzo della temperatura corporea nei primi giorni successivi all’intervento riveste carattere fisiologico.
Nel periodo postoperatorio viene prescritta una terapia anticoagulante per la prevenzione della flebite post-chirurgica
L’incidenza di un insuccesso dell’intervento, (lassità residua), dopo un intervento chirurgico del crociato posteriore è valutata in termini del 15-20%. Potrà, inoltre, residuare una modesta lassità posteriore ma di scarso significato funzionale.
Nelle prime fasi del protocollo riabilitativo può esser presente una limitazione della flessione del ginocchio che regredisce dopo alcuni mesi. Una limitazione della massima flessione può invece residuare spesso ma tale da non impedire le normali attività lavorative che richiedano un accosciamento prolungato.
Quali sono i tempi postoperatori?
Iª Fase: dal 1° al 14° giorno postoperatorio
Al termine dell'intervento sono posizionati uno o due drenaggi per l’aspirazione ed evacuazione della raccolta ematica che si forma dopo l’intervento. I drenaggi sono rimossi dopo due giorni, in occasione della prima medicazione. Nei primi due giorni postoperatori è presente una sintomatologia dolorosa, d’intensità variabile, per la quale l’equipe anestesiologica provvederà alla somministrazione di opportuna terapia antalgica. Sarà presente nell’immediato periodo postoperatorio un rialzo febbrile, talora anche elevato, di fisiologico significato essendo causato dal normale riassorbimento delle tossine locali. Durante la degenza è somministrata una terapia antibiotica ed antinfiammatoria che sarà protratta anche a domicilio. Il ginocchio dopo l'intervento sarà immobilizzato con un particolare tutore dotato di un cuscinetto che deve essere posizionato sotto la gamba. Nel periodo postoperatorio, il tutore può essere rimosso durante il giorno per alcune ore o per eseguire la rieducazione funzionale, avendo però cura di porre sempre al di sotto della gamba, (non del ginocchio!), un cuscino. Dopo la rimozione dei drenaggi, in seconda giornata dall’intervento, è autorizzata la deambulazione con i bastoni canadesi, ma senza carico diretto.
Dopo alcuni giorni si inizia la ginnastica passiva con una particolare attrezzatura, detta comunemente Kinetek. Il Kinetek è un apparecchio di fondamentale importanza perché consente di eseguire immediati esercizi di flessione ed estensione del ginocchio, (ginnastica passiva) senza suscitare dolore, evitando così l'instaurarsi di aderenze intrarticolari, che potranno limitare successivamente il movimento articolare con evidente discapito del recupero funzionale. Il Kinetek, consentendo inoltre il riassorbimento del versamento ematico postoperatorio, agevola una precoce riattivazione delle funzioni venose dell'arto e fornisce al trapianto tendineo le fisiologiche sollecitazioni, favorendo così un suo più rapido attecchimento. La ginnastica passiva con il Kinetek deve iniziare dal 6° giorno postoperatorio con articolarità da 0° a 60° di flessione sino al 14° giorno. L’incremento dell’escursione articolare deve essere progressivo, basandosi sulla tollerabilità dell’escursione raggiunta. Alla terza settimana (dal 14° al 21° giorno) l’articolarità potrà essere aumentata sino ai 90° o oltre. L'esecuzione della ginnastica passiva non arreca particolari disturbi al paziente ad eccezione di una modesta sensazione di tensione in corrispondenza della cicatrice e solo durante i primi giorni. Al termine della seduta di ginnastica passiva, una borsa di ghiaccio, fornita assieme al Kinetek, deve essere applicata per 15 minuti al di sopra del ginocchio. Durante i primi 14 giorni l’unico esercizio consentito di ginnastica attiva è di sollevamento dell'arto, con o senza la ginocchiera, mantenendo il ginocchio esteso.
IIª FASE: dal 14° al 30° giorno
La Seconda Fase deve mirare al recupero della completa articolarità attiva e passiva del ginocchio e promuovere un iniziale recupero della forza muscolare. In questa fase viene incrementata la ginnastica passiva con il Kinetek raggiungendo i 90° ed oltre di flessione e si iniziano esercizi attivi di flessione ed estensione senza resistenza del ginocchio e del collo piede. Nei primi 15 giorni possono essere eseguiti esercizi di flessione solo isometrica del ginocchio senza pesi, esercizi di estensione senza pesi, da 0° a 60° di flessione, esercizi di ginnastica isometrica con ginocchio flesso a 0° e 30°. Gli unici pesi consentiti per la ginnastica in estensione sono posizionati al di sopra del ginocchio e non devono essere mai applicati pesi alla caviglia in questa fase. Particolarmente utili sono esercizi di co-contrazione dei muscoli flessori ed estensori. In tale particolare tipo di esercizio, la contrazione dei due gruppi muscolari (flessori ed estensori) deve avvenire contemporaneamente. Inoltre, devono essere preferiti esercizi “a catena chiusa” cioè con appoggio al suolo. Sarà compito del fisioterapista insegnare ad eseguire correttamente questi esercizi. In questa fase deve essere avvantaggiato il recupero muscolare del quadricipite e non deve essere eseguita alcuna mobilizzazione articolare passiva per l'estensione e può essere tollerata solo una cauta mobilizzazione passiva per il recupero della flessione. Devono essere eseguiti esercizi per la riattivazione dei muscoli adduttori ed abduttori del ginocchio, anche contro resistenza. Al termine della seduta, deve essere applicata una borsa di ghiaccio per 15 minuti. Gli esercizi devono essere ripetuti diverse volte al giorno. Per tutto il trattamento fisioterapico, ma specie in questa prima fase, è di fondamentale importanza una corretta e ripetuta esecuzione degli esercizi riabilitativi, anche al proprio domicilio. Il tutore in questa fase può essere ridotto nelle sue dimensioni e può essere rimosso solo saltuariamente in casa. Qualora esso venga rimosso, il paziente deve camminare mantenendo sempre il ginocchio in estensione, “a gamba rigida”.
- Elettrostimolazione del quadricipite femorale (Ginnastica passiva)
- Mobilizzazione con Kinetek con escursione articolare da 0° sino a 90° (Ginnastica attiva)
- Esercizi di estensione attiva da 60° a 0°. Gli esercizi devono essere effettuati esclusivamente in posizione prona. Deve essere applicato un rialzo sotto la tibia. (Resistenza progressiva)
- Esercizi isometrici a 60°-40° e 20° di flessione contro resistenza progressiva
- Esercizi, a catena cinetica chiusa, di mini-squat (0-45°)
- Non esercizi per flessori del ginocchio
- Idroterapia
IIIª FASE: dal 30° al 60° giorno
Dopo i primi quindici giorni di trattamento fisioterapico e dopo la visita di controllo, il paziente può iniziare ad eseguire la cyclette, senza resistenza, ponendo il sellino a diverse altezze, pedalando alternativamente con il solo tallone o con la punta del piede. Possono essere applicati pesi al di sotto del ginocchio, (non sulla caviglia), e sono autorizzati esercizi di flessione attiva da 0° a 90°.
Può essere autorizzata la deambulazione senza ginocchiera dopo 30 o 45 giorni dall’intervento. Il paziente deve però avere l'accortezza di camminare per i primi tempi a "ginocchio rigido" ogni volta che deve salire o scendere le scale, una rampa, etc. È consentita la guida dell'automobile solo alla rimozione della ginocchiera.
Nel mese successivo è intensificata la ginnastica con esercizi per il quadricipite contro resistenza, progressivamente maggiore, esercizi per i muscoli flessori con iniziale resistenza, la cyclette può essere eseguita con resistenza, vengono iniziati esercizi propriocettivi, in scarico ed in carico, esercizi di “mini-squat” e può essere iniziato, se possibile, il nuoto (con l'esclusione dello stile a rana). Gli esercizi devono essere eseguiti prevalentemente “a catena chiusa”. È importante che la resistenza da applicare all’esercizio venga opportunamente modulata in maniera tale da non arrecare disturbi alla regione anteriore del ginocchio o al tendine rotuleo. È preferibile iniziare con resistenze modeste ed intensificare le ripetizioni dell’esercizio. In questa fase non bisogna mai applicare pesi che siano superiori al 50% del proprio peso corporeo.
- Ginnastica attiva assistita: da 0 fino a 125° a tolleranza
- Ginnastica isometrica dei muscoli della coscia
- Inizio esercizi per flessori del ginocchio (0-60°)
- Esercizi, a catena cinetica chiusa, di mini-squats (0-60° o 0-90°)
- Incremento esercizi a catena chiusa
- Esercizi di resistenza
- Ginnastica propriocettiva
- Idroterapia
IVª FASE: dal 2° al 3° mese
In questa fase, che approssimativamente va dal secondo al quarto mese, il paziente, se ha recuperato la sua completa articolarità ed un buon tonotrofismo muscolare, può riprendere la sua attività lavorativa. Nella quarta fase il paziente sotto la guida del fisioterapista inizia esercizi di flessibilità ed elasticizzazione della muscolatura dell'arto operato, continuando parimenti gli esercizi di progressivo potenziamento della muscolatura. Utile è l'impiego della bicicletta che consente anche un ripristino delle funzioni cardiorespiratorie; devono essere però evitate brusche accelerazioni o strade in ripida salita.
Al terzo mese presso un centro specializzato si può eseguire un controllo isocinetico con Cybex o apparecchio similare al fine di valutare la forza muscolare dell'arto operato. In tale evenienza il test deve essere eseguito a 240 gradi/sec. con resistenza submassimale. Sulla base di tale test o di valutazione clinica, il paziente è autorizzato alla ripresa della corsa che deve essere eseguita solo in piano e su terreno soffice e dapprima con fasi intervallari di 100 mt. di cammino normale ogni km. Successivamente, si può incrementare la corsa aumentando la distanza ma intervallando sempre una fase di andatura a passo normale. Al termine di ogni corsa può essere utile applicare una borsa di ghiaccio per almeno 15 minuti sul ginocchio. La corsa è successivamente incrementata applicando pesi alla caviglia o con zavorra e può essere effettuata dapprima anche in salita e poi per ultima anche in discesa. Esercizi di corsa a zig-zag, in laterale o tipo carioca vengono effettuati solo al termine di tale fase e sotto controllo di un preparatore atletico.
FASE FINALE
Dopo il quarto mese, si deve intensificare il recupero della forza muscolare con l'ausilio di apparecchi e può essere autorizzata la ginnastica isocinetica sotto la guida di un fisioterapista. Gli allenamenti atletici della propria attività sportiva possono essere ripresi gradualmente. In questa fase particolarmente utile può essere l'assistenza di un preparatore atletico che possa graduare in progressione i diversi esercizi quali: salto con la corda, salti su una sola gamba, corsa ad otto con birilli distanziati e che vengono progressivamente ravvicinati, arresti in corsa ecc. Al sesto mese, prima di poter riprendere l'attività sportiva, può essere utile eseguire anche un test isocinetico che può fornire indicazioni sul reale recupero muscolare.
RIEPILOGO DEI TEMPI POSTOPERATORI
- 3° giorno: dimissione dalla Clinica
- tra il 2° e il 14° giorno: inizio deambulazione con bastoni canadesi
- 6° giorno: inizio ginnastica passiva
- 14° giorno: rimozione dei punti di sutura cutanea
- 15° giorno: inizio fisioterapia
- 21° giorno: sospensione della ginnastica passiva
- 30°-45° giorno: deambulazione libera. Autorizzato il nuoto. Autorizzata la guida di automobile
- 30°-60° giorno: ripresa dell’attività lavorativa.
- Rieducazione funzionale dopo il 90° giorno: intensificazione degli esercizi in palestra e ripresa di una modesta attività fisica
- Dopo il 5°-6° mese: ripresa dell’attività sportiva
Domande Frequenti
1. L’intervento di ricostruzione del LCP è un intervento da eseguire in urgenza?
La ricostruzione del LCP per una lesione isolata non è mai un intervento da eseguire in urgenza ed è necessario che siano presenti necessariamente tre condizioni:
- Un’articolarità del ginocchio compresa tra i 0° ed i 90° gradi.
- Una pressoché completa estensione del ginocchio.
- Assenza di segni infiammatori del ginocchio.
In presenza di una rottura combinata, l’intervento dovrebbe essere eseguito quanto prima per consentire al chirurgo la riparazione diretta delle lesioni.
2. Quando è permessa la deambulazione dopo un intervento?
Non vi sono criteri assoluti. Alcuni chirurghi proibiscono la deambulazione già dal secondo giorno dopo una ricostruzione isolata con carico a tolleranza. Altri preferiscono un atteggiamento più prudente. Una regola comune è che nelle ricostruzioni della capsula posterolaterale la deambulazione è possibile solo con i bastoni canadesi per circa 30 giorni.
3. Per quanto tempo devo usare un tutore?
Anche per l’uso del tutore non vi sono regole comuni a tutti gli operatori. Inoltre, alcuni chirurghi preferiscono immobilizzare il ginocchio in lieve flessione, altri invece immobilizzano in estensione. Anche la durata dell’imobilizzazione è variabile, e di norma oscilla tra i 30 e i 40 giorni post-intervento.
4. Quanto dura il programma riabilitativo?
La durata del ciclo di riabilitazione dipende da diversi fattori, quali: il tipo di intervento eseguito, le condizioni del paziente, il tipo di protocollo riabilitativo utilizzato, l’impegno del paziente. Solitamente il paziente può tornare a praticare normalmente la sua attività sportiva entro il 5°-6° mese post intervento.